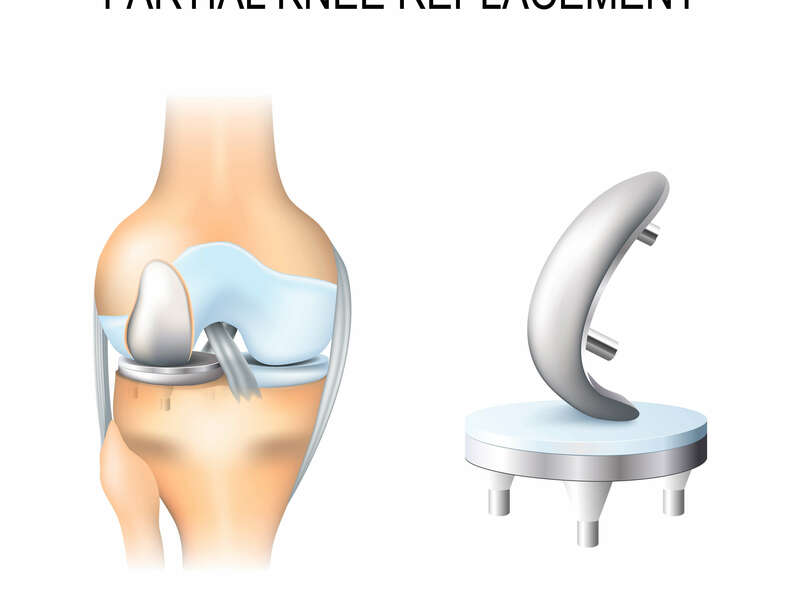
Prothèse unicompartimentale
Prothèse Uni-Compartimentale de Genou
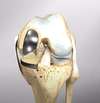
Le remplacement de l’articulation du genou est une opération très fréquente en chirurgie orthopédiques. Plus de 80 000 prothèses sont posées en France chaque année et les chirurgiens estiment que leur nombre va augmenter avec le vieillissement de la population.
La prise en charge de l’arthrose isolée mono-compartimentale sur un genou normo-axé fut longtemps un sujet à débat. La prothèse unicompartimentale (PUC) a vu le jour pour résoudre cette problématique. Dès lors, les chirurgiens et les industriels ont fait des avancées technologiques remarquables. La qualité des matériaux utilisés a été améliorée, les techniques chirurgicales ont été optimisées et la planification préopératoire est devenue un outil indispensable. En conséquence, les chances de succès de cette intervention ont été grandement augmentées.
Cette intervention donne de très bons résultats en termes de diminution de la douleur et de reprise de la mobilité et ce, chez plus de 90% des patients opérés. Le taux de survie à 10 ans des implants est de 98%.
Quelles sont les indications chirurgicales des PUC?
Les indications chirurgicales des prothèses uni-compartimentales reposent sur un certain nombre de critères extrêmement stricts dont va dépendre le résultat.
- Arthrose primaire affectant un seul compartiment fémoro-tibial.
- Absence de maladie inflammatoire rhumatismale.
- Age et niveau d’activité compatibles avec la mise en place d’une prothèse articulaire.
- Pas de déformation d’axe du membre inférieur (Genu Varum ou Genu Valgum) ou déformation < 5°.
- Appareil ligamentaire intact, en particulier les ligaments croisés.
- Absence d’obésité (IMC < 30Kg/m²)
L’ensemble de ces conditions doivent être remplies pour assurer au patient un résultat optimal. Ces critères restrictifs font que les indications de prothèse uni-compartimentale sont rares et ne représentent que 15% des arthroplasties du genou pour les chirurgiens expérimentés.
PUC versus Ostéotomie : comment choisir?
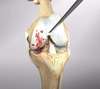
La prothèse unicompartimentale (PUC) et l’ostéotomie du genou (OTV) sont deux techniques reconnues pour les patients âgés de plus de 55 ans, non obèses, présentant une arthrose primaire, non inflammatoire, mono-compartimentale modérée, et une stabilité ligamentaire.
L’ostéotomie du genou est indiquée dans l’arthrose faible à modérée touchant le compartiment fémoro-tibial interne ou externe, avec un déformation d’axe du membre inférieur : Genu Varum ou Genu Valgum.
D’après les données de la littérature, les PUC ont des résultats fonctionnelles objectifs (évaluation de la douleur, mobilité articulaire…) significativement meilleurs que les OTV, sans pour autant avoir une différence en termes de résultats subjectifs (Taux de satisfaction). L’ostéotomie et la PUC permettent d’obtenir un genou indolore (95%), stable (90%). Le genou est oublié dans 80% des OTV contre 70% des PUC. L’OTV permet un retour à des sports de type impact, contrairement à la PUC.
Par conséquent, ces deux techniques donnent d’excellents résultats quand leur indication est posée correctement.
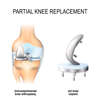
Qu'est-ce qu'une Prothèse uni-compartimentale de Genou?
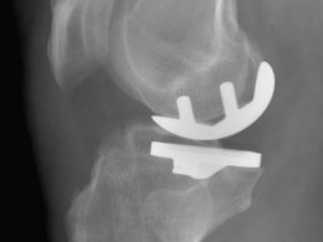
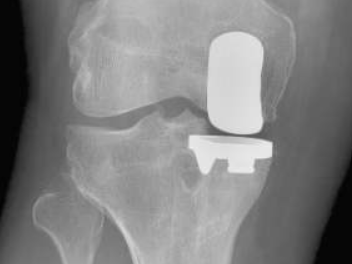
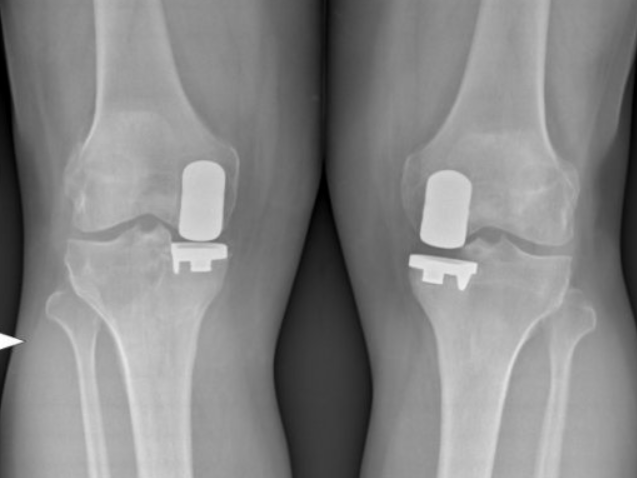
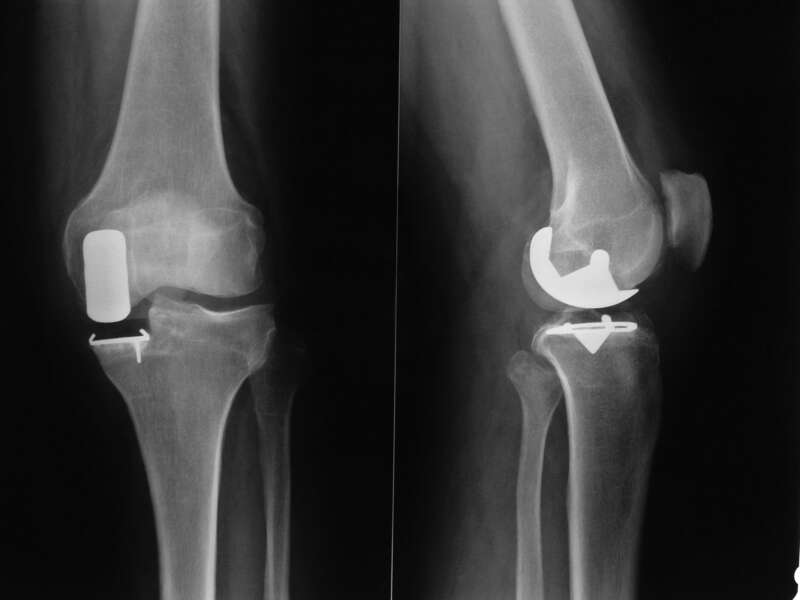
Cette intervention consiste à remplacer une partie de l’articulation du genou, le compartiment fémoro-tibial interne ou externe, par des composants artificiels qui reproduisent l’anatomie initiale du genou. Le type d’implant doit être adapté à chaque cas particulier, en ce qui concerne sa forme, sa taille, la nature des matériaux entrant dans sa composition, son revêtement extérieur et la technique chirurgicale à employer.
Généralement, une prothèse de genou se divise en deux parties : un insert fémoral et une embase tibiale surmontée d’un polyéthylène. Les composants sont généralement fixés par du ciment.
Vidéo explicative : PUC
Comment se déroule votre hospitalisation?

Vous serez admis dans notre établissement le matin de l’intervention en cas de prise en charge en chirurgie ambulatoire ou la veille en cas d’hospitalisation.
L’intervention chirurgicale se déroule au bloc opératoire sous anesthésie générale et dure environ 45 à 60 minutes. Une anesthésie locale complémentaire sera réalisée par votre chirurgien au cours de l’intervention.
Une fois opéré, vous serez transféré en salle de réveil pour une durée de 1 à 3 heures. Passé ce délai, vous retournerez dans votre chambre. Une collation vous sera donnée en attendant que le kinésithérapeute réalise le premier levé.
Votre rééducation débutera à ce moment-là. Vous marcherez dans le couloir avec une paire de cannes anglaises et vous commencerez à monter et à descendre les escaliers. Le kinésithérapeute vous apprendra les gestes à ne pas faire et quelques exercices d’auto-rééducation.
En fin de journée, vous aurez la visite de votre chirurgien. Si vous êtes pris en charge en chirurgie ambulatoire, vous pourrez regagner votre domicile accompagné d’un proche. En cas d’hospitalisation, vous pourrez vous reposer en attendant votre sortie le lendemain ou les jours suivants.
Votre sortie sera autorisée, une fois les objectifs initiaux atteints : transfert lit-fauteuil seul, verrouillage du genou en extension, flexion du genou à 90°, marche seule avec 1 ou 2 cannes anglaises, montée et descente de escaliers.

Quelles sont les suites opératoires d'une PUC?

A votre sortie, vous pourrez effectuer votre rééducation chez un kinésithérapeute. Le temps de rééducation s’écoulera sur environ trois mois. Vous apprendrez progressivement à marcher avec une canne, voire même sans canne. Votre kinésithérapeute mobilisera votre genou et réalisera un renforcement musculaire pour obtenir une extension complète et une flexion satisfaisante. Des adhérences peuvent apparaitre au cours de votre phase de cicatrisation tissulaire. Des manœuvres externes, sous anesthésie générale, peuvent vous permettre de gagner en mobilité.
Des exercices d’auto-rééducation à domicile pourront vous être proposés. Vous pouvez vous inspirer des exercices présentés sur cette vidéo.
Vous serez régulièrement revu en consultation lors de visites de contrôle, à un mois, trois mois, six mois et à un an, puis tous les deux ans avec un examen clinique et radiographique.
Vidéo : Auto-rééducation après prothèse de genou
Qu'est ce que la chirurgie prothétique mini-invasive?
Pour diminuer les inconvénients liés à la voie d’abord, des techniques de chirurgie mini-invasive ont vu le jour au Etats-Unis et ont été développées ensuite en France. Elle permet d’accéder au genou par une incision cutanée minime (<15cm) et de préserver les muscles périarticulaires. A noter que la taille de la cicatrice dépend de la morphologie du patient.
Cette technique opératoire diminue les douleurs, le risque hémorragique, permet une récupération fonctionnelle plus rapide et est un élément essentiel de la prise en charge de type Récupération Rapide Après Chirurgie (RAAC)
La Récupération Accélérée Après Chirurgie (RAAC)
Mise en place à la fin de l’année 2014, cette technique de prise en charge vise à autonomiser un maximum le patient. Elle permet de réduire la durée d’hospitalisation au minimum (1 à 3 jours), de contrôler efficacement la douleur et d’améliorer la récupération fonctionnelle.
Elle a révolutionné la prise en charge « classique » jusqu’alors effectuée. Elle permet notamment de réaliser les prothèses de genou en chirurgie ambulatoire. Elle débute dès la consultation préopératoire et se poursuit bien après l’intervention chirurgicale. L’information et le suivi personnalisé du patient sont les clés de la réussite de la RAAC.
Pour plus d’information, vous pouvez consulter la page dédiée à la RAAC en cliquant sur le lien suivant.

La chirurgie Prothétique Ambulatoire est-elle possible?
La chirurgie ambulatoire est l’aboutissement de la RAAC. Développée outre atlantique, cette prise en charge est arrivée récemment en France. Il s’agit de proposer aux patients la pose d’une prothèse de genou au décours d’une hospitalisation en chirurgie ambulatoire, c’est-à-dire avec un retour à domicile le jour même de l’intervention chirurgicale.
La consultation préopératoire permet d’évaluer votre éligibilité à ce type de prise en charge. Les pathologies à haut risque de décompensation, et le fait de vivre seul à domicile sont des contre-indications à la chirurgie ambulatoire.
Le Docteur BAUD propose cette prise en charge à tous ses patients nécessitant la pose d’une prothèse de genou, éligibles à la chirurgie ambulatoire.
Votre suivi sera assuré par une infirmière coordinatrice et par des rendez-vous rapprochées avec votre chirurgien.
Pour plus d’information, vous pouvez consulter la page dédiée à la chirurgie ambulatoire en cliquant sur le lien suivant
Quels sont les objectifs d'une PUC?
Une fois votre rééducation achevée, les objectifs de cette intervention chirurgicale sont la diminution voire même l’absence de douleurs, une mobilité accrue de votre genou, et surtout, une amélioration de votre qualité de vie.
Raisonnablement, il vaudra mieux éviter les activités physiques à impact (course, saut, jogging). Mais la plupart des patients pourront reprendre la marche, le vélo, la natation, le golf, etc.…
Vous serez en mesure de reprendre votre activité professionnelle à l’issue du premier mois, et entre 3 et 6 mois, pour vos activités plus exigeantes.

Les meilleurs résultats sont obtenus après un délai de 6 mois et peuvent se poursuivre jusqu’à deux ans post-opératoire. Les PUC donnent de bons résultats chez environ 90% des patients. Le taux de survie est proche de celui des prothèses totales de genou (PTG) avec un taux de 94 à 98% à dix ans et 75 à 80% à vingt-cinq ans. Les échecs précoces sont souvent liés à un problème ligamentaire. Malgré ces statistiques excellentes, l’usure des implants est inévitable. Lorsque le genou redevient symptomatique, la conversion d’une PUC vers une PTG est recommandée.
Quels sont les risque d'une PUC?
La mise en place d’une prothèse de genou n’est pas dénuée de complications. On divise généralement ces risques en précoces et tardives. Il est important que vous soyez au courant de ces risques avant que la chirurgie ait lieu. Il vous en sera fait état lors de votre consultation chirurgicale.
Les complications précoces comprennent les hématomes, les infections, la thrombose veineuse profonde et l’embolie pulmonaire, les fractures peropératoires, les lésions ligamentaires, vasculaires et neurologiques.
Les complications tardives sont les fractures péri-prothétiques, les infections tardives (d’origine hématogène le plus souvent), l’usure voire même le descellement des implants.
- L’infection. Outre les infections nosocomiales contractées au décours de votre hospitalisation, des problèmes infectieux peuvent survenir à distance du geste chirurgical. Une excellente hygiène est la règle lorsque l’on est porteur d’une prothèse articulaire. En effet une infection quelconque, dentaire, urinaire, digestive, pulmonaire, cutanée ou autre, peut conduire à infecter votre prothèse. Il est donc impératif que votre médecin traitant soigne avec attention tous les foyers infectieux potentiels que vous pouvez développer au cours de votre vie. Pour plus d’informations concernant la prise en charge des infections, vous pouvez cliquer sur l’onglet ci-dessous.
- La phlébite et l’embolie pulmonaire se manifestent par des douleurs du mollet et des difficultés respiratoires. Pour prévenir ces risques liés à l’existence de caillots sanguins, il vous sera prescrit un traitement anticoagulant après la chirurgie. Le kinésithérapeute, suivant les instructions du chirurgien, vous invitera à marcher dès les premiers jours opératoires pour diminuer ce genre de problème.
- L’hématome après une prothèse du genou est un phénomène normal. Cependant, lorsqu’il est trop important ou qu’il comprime les tissus avoisinants, il est nécessaire d’effectuer une évacuation chirurgicale.
- La douleur et l’algodystrophie. L’objectif d’une arthroplastie de hanche est de diminuer voire même de supprimer les douleurs. Cependant dans certaines situations, ces douleurs peuvent persister. Pour plus d’informations concernant les douleurs sur prothèse, vous pouvez cliquer sur l’onglet ci-dessous.
D’autres complications sont de fréquence exceptionnelle et peuvent être résumées comme suit :
- Les complications liées à la technicité du geste opératoire, du geste anesthésique, à la défaillance ou à l’usure du matériel implanté.
- Les lésions neurologiques et vasculaires per ou post-opératoires.
- Les complications fonctionnelles liées au non-respect des consignes post-opératoires (délais d’immobilisation, de suspension d’appui, de modalité de rééducation...)
- Les complications liées à la décompensation de tares d’autres appareils (digestif, cardio-vasculaire, pulmonaire, neurologique, dermatologique, endocrinologique, rénal, ...).
- La luxation de prothèse (très rare) nécessite une réintervention
- Le descellement de la prothèse lié à une usure des implants ou à une fragilité de l’os autour de la prothèse
Album photo
"La PUC offre d'excellents résultats fonctionnels si l'indication est bien posée."
Docteur Alexandre BAUD