Injections intra-osseuses de plasma riche en plaquettes (PRP) dans l'arthrose avancée du genou
Introduction : Traitements actuels de l'arthrose du genou et leurs limites
L'arthrose du genou (gonarthrose) est une pathologie dégénérative affectant la totalité de l'articulation, incluant le cartilage, la membrane synoviale, et l'os sous-chondral. Dans les stades avancés, elle engendre une douleur chronique, une limitation fonctionnelle et une altération majeure de la qualité de vie. Les traitements actuels comprennent des approches médicamenteuses (antalgiques, AINS), rééducatives, infiltratives (acide hyaluronique, corticostéroïdes, PRP intra-articulaire), ainsi que des techniques chirurgicales (ostéotomies, prothèse totale de genou).
Traitement de première intention de la gonarthrose

Traitement antalgique
Rééducation

Infiltration (AH, CTC, PRP)
Cependant, ces traitements présentent des limites : les AINS ont un profil de tolérance parfois défavorable, les injections intra-articulaires ont une efficacité modeste dans les formes avancées, et la chirurgie prothétique, bien que réputée efficace, n'est pas dépourvue de risques, avec jusqu'à 20% de patients insatisfaits à moyen terme. Ainsi, une stratégie intermédiaire est recherchée, d'où l'émergence des injections intra-osseuses de PRP, visant à cibler l'os sous-chondral, acteur clé dans la pathogénie de l'arthrose.
Données actuelles de la littérature
Les premières études cliniques sur l'injection intra-osseuse de PRP remontent à 2016 avec Sanchez et al., qui rapportaient une amélioration significative de la douleur et de la fonction chez 14 patients atteints de gonarthrose sévère. Par la suite, une étude observationnelle de 2019 sur 60 patients (Sanchez et al.) comparant un groupe Intra-articulaire (IA) + Intra-osseux (IO) à un groupe Intra-articulaire seul a montré des améliorations significativement supérieures à 6 et 12 mois dans le groupe combiné.

D'autres études pilotes (n=17 à 33) ont rapporté des réductions significatives des scores VAS, WOMAC et KOOS, notamment lorsque les BMLs (bone marrow lesions) étaient ciblés. Une étude randomisée contrôlée (n=84, PRGF-Endoret) a montré à 6 mois une amélioration significative des scores fonctionnels dans le groupe ayant reçu l'injection intra-osseuse en plus des injections intra-articulaires.
Une méta-analyse récente (Barman et al., 2022) incluant 5 études (112 patients) a confirmé une amélioration significative des scores fonctionnels, avec un avantage pour la combinaison IA+IO par rapport aux injections IA seules.
Mécanismes présumés de l'action du PRP intra-osseux
Le PRP est riche en facteurs de croissance (TGF-β1, PDGF, IGF-1, VEGF) et en cytokines modulatrices de l'inflammation. L'injection intra-osseuse cible l'os sous-chondral, région aujourd'hui reconnue comme jouant un rôle clé dans l'initiation et la progression de l'arthrose.
Le PRP injecté dans l'os spongieux agit potentiellement en modulant l'hypervascularisation pathologique, en réduisant les microfissures et l'œdème osseux, en régénérant la trame osseuse et en rétablissant un phénotype ostéoblastique sain.
Des études in vivo (rats, lapins) ont montré une réduction des marqueurs inflammatoires et une amélioration de la densité osseuse trabéculaire après injection intra-osseuse de PRP. Sur le plan articulaire, cette action indirecte pourrait réduire la pression intra-osseuse et l'inflammation synoviale secondaire.
Limites des études actuelles
Malgré des résultats encourageants, plusieurs limites persistent :
-
La majorité des études sont observationnelles, avec un faible effectif.
-
Peu d'essais randomisés de grande envergure sont disponibles.
-
Les protocoles sont hétérogènes (volume injecté, nombre de séances, type de PRP, sites ciblés).
-
L'absence de données d'imagerie post-thérapeutique dans de nombreuses études rend difficile l'évaluation structurale.
-
Aucune étude n'a encore démontré un effet modificateur de la maladie à long terme (>24 mois).
-
Enfin, les injections intra-osseuses requièrent un guidage précis (radiographie, scanner, échographie), ce qui peut en limiter l'accessibilité.
Conclusion et perspectives
Les injections intra-osseuses de PRP représentent une approche innovante dans la prise en charge de la gonarthrose avancée, en ciblant une composante souvent négligée : l'os sous-chondral. Les données cliniques préliminaires sont prometteuses, avec une amélioration durable de la douleur et de la fonction, en particulier lorsqu'elles sont associées à des infiltrations intra-articulaires.
Cependant, la validation de cette technique passe par la réalisation d'essais randomisés de plus grande ampleur, la standardisation des protocoles, et une meilleure compréhension de ses effets à long terme. Si ces conditions sont réunies, l'injection intra-osseuse de PRP pourrait s'imposer comme une alternative intermédiaire entre les traitements conservateurs et la chirurgie prothétique.
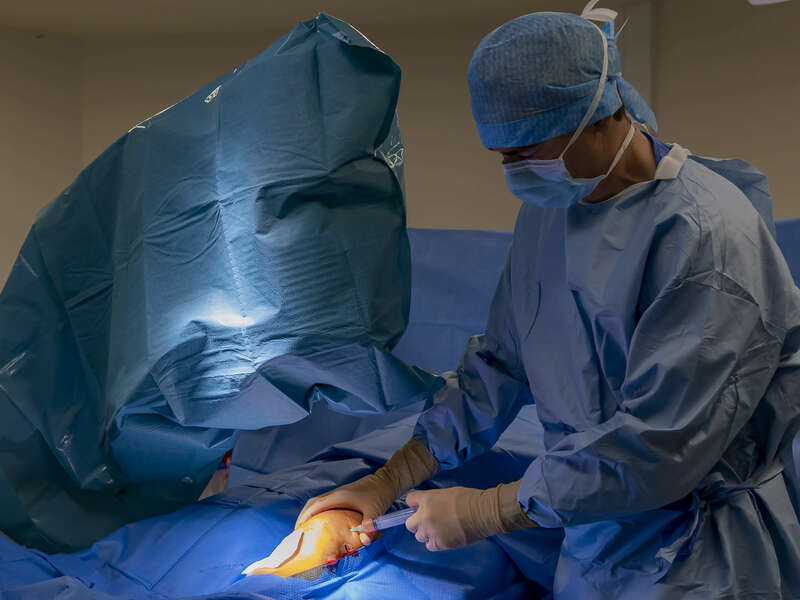
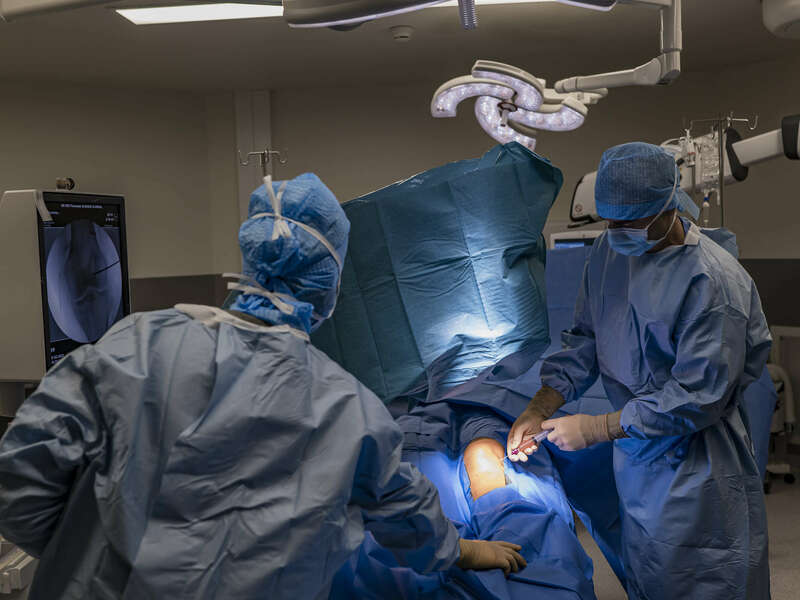
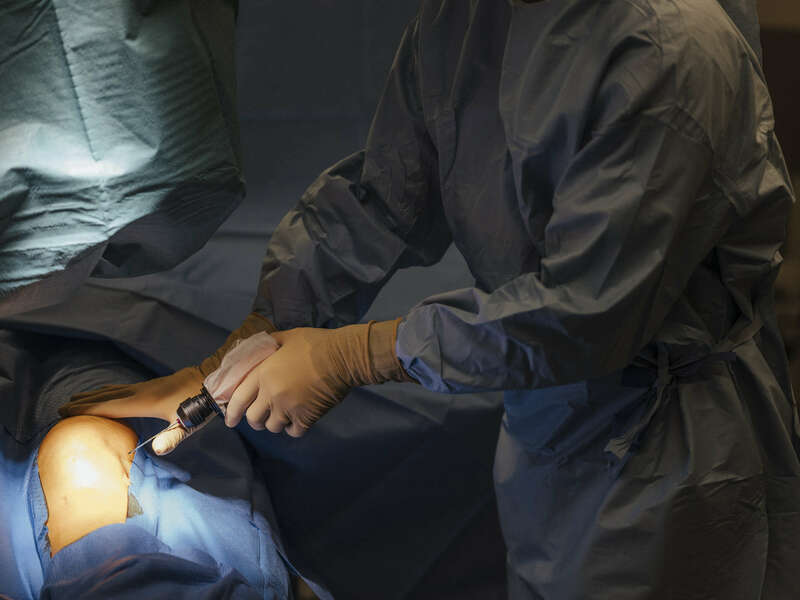
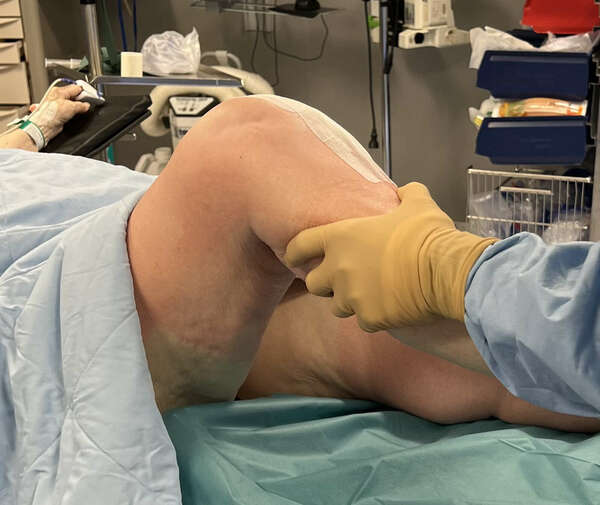
Pratique clinique du Dr Alexandre Baud
Le Dr Alexandre Baud réalise ce type de geste thérapeutique à l'hôpital privé Clairval à Marseille, en chirurgie ambulatoire. Le geste est réalisé au bloc opératoire, dans des conditions d'asepsie rigoureuse et sous contrôle radiologique.
Il réserve cette infiltration aux patients souffrant d'arthrose du genou en échec des traitements médicaux bien conduits (antalgiques, rééducation, infiltration d'acide hyaluronique), et chez lesquels un œdème osseux est objectivé par une IRM du genou.
Galerie photos
Références bibliographiques
- Sánchez, M. et al. (2016). "Intraosseous infiltration of platelet-rich plasma for severe knee osteoarthritis: a pilot study." Biomedical Research International.
- Sánchez, M. et al. (2019). "Combining intra-articular and subchondral injections of PRP for severe knee OA: observational study." Cartilage.
- Barman, A. et al. (2022). "Intraosseous PRP for knee OA: a systematic review and meta-analysis." Injury, 53(3): 1247–1253.
- Vaquerizo, V. et al. (2021). "Efficacy of PRGF-Endoret injections intraosseously in knee OA: randomized controlled trial." J ISAKOS.
- Anitua, E. et al. (2020). "Biological mechanisms of PRP in osteoarthritis: experimental evidence and therapeutic implications." Ther Adv Musculoskelet Dis.